Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124
Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124

تعليم دوائي مستمر بأسلوب مبسط للصيادلة و المهتمين بالمعرفة

تعليم دوائي مستمر بأسلوب مبسط للصيادلة و المهتمين بالمعرفة
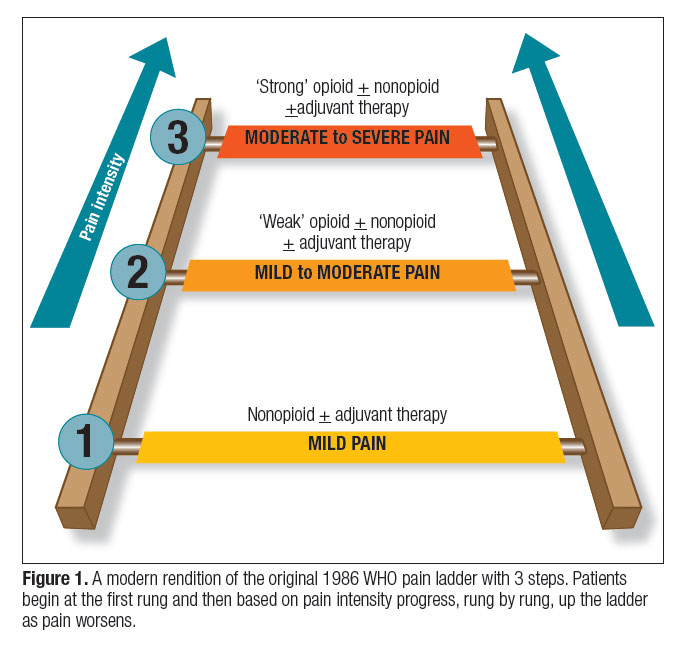
لو اشتغلت في المجال الطبي أو درست علاج الألم، أكيد سمعت قبل كده عن مصطلح “سُلّم الألم” أو Pain Ladder.
العبارة البسيطة دي اللي بنسمعها في المحاضرات أو بنشوفها في دليل منظمة الصحة العالمية الـWHO، وراها قصة طويلة، بدأت من أكتر من 35 سنة، ولسه لحد النهارده بتأثر في طريقة تعاملنا مع المريض اللي بيعاني من الألم — سواء في السرطان أو في أمراض مزمنة تانية.

في سنة 1986، منظمة الصحة العالمية (WHO) كانت بتواجه مشكلة ضخمة. ملايين مرضى السرطان في الدول النامية بيعانوا من ألم فظيع، ومفيش عندهم وصول لمسكنات فعالة.
الأطباء كانوا بيخافوا يدو جرعات كافية من الأفيونات زي المورفين، علشان سمعتها السيئة وخوفهم من الإدمان. في نفس الوقت، المريض بيتعذب.
فجت فكرة “سُلّم الألم” (WHO Pain Ladder) كطريقة منظمة وسهلة التطبيق، تساعد أي طبيب — حتى لو في مكان بسيط أو بموارد محدودة — إنه يختار المسكن المناسب بناءً على شدة الألم، خطوة بخطوة.
منظمة الصحة العالمية وقتها قالت ببساطة:
“الألم يمكن السيطرة عليه في أغلب الحالات، لو استخدمنا المسكن المناسب، بالجرعة المناسبة، في الوقت المناسب، وبالطريقة المناسبة.”
ومن هنا بدأت المبادئ الأربعة الذهبية.
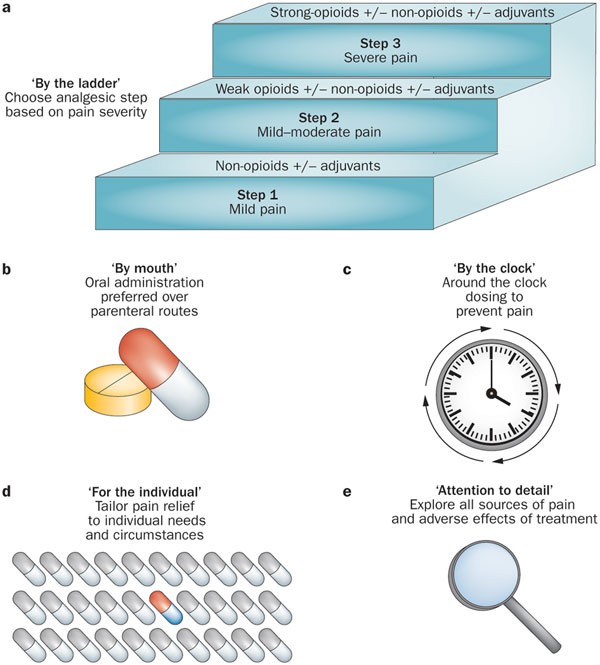
واحدة من أهم المبادئ اللي غيرت مفهوم علاج الألم.
المسكن مش بيتاخد “عند اللزوم” أو “لما الوجع ييجي” — لأ، بيتاخد في مواعيد منتظمة.
الهدف إن مستوى الدوا في الدم يفضل ثابت، فيمنع الألم قبل ما يرجع.
الفكرة دي مدعومة علميًا جدًا، لأن الألم لو ساب المريض يحس بيه ويرجع ياخد دوا، بيكون أصعب في السيطرة عليه، وبيحتاج جرعات أعلى بعد كده.
يعني ببساطة، العلاج المنتظم أحسن من “المطاردة المتأخرة” للألم.

منظمة الصحة العالمية قالتها بوضوح:
لو المريض يقدر ياخد الدوا بالفم، يبقى هو الخيار الأفضل.
ليه؟ لأنه:
الحقن أو التحاميل (الأقماع) بتستخدم بس لما البلع مش ممكن أو في حالات خاصة زي القيء المستمر أو صعوبة البلع أو حالات الطوارئ.

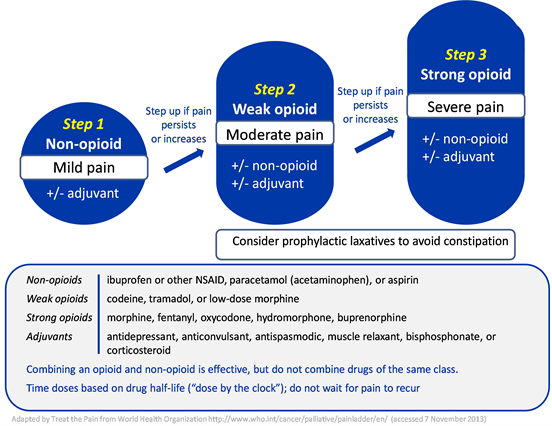
ودي أصل الفكرة كلها — سلم الألم نفسه.
فكرته إننا نبدأ بالعلاج الأبسط والأقل خطورة، ونطلع درجة بدرجة حسب شدة الألم واستجابة المريض.
🟢 الخطوة الأولى: المسكنات غير الأفيونية
زي باراسيتامول، أسبرين، إيبوبروفين، ديكلوفيناك، نوفالجين (ميتالميزول).
ودي بنستخدمها في الآلام الخفيفة إلى المتوسطة، وغالبًا مع أو بدون علاجات مساعدة.
🟡 الخطوة الثانية: الأفيونات الضعيفة
زي ترامادول أو كودايين، وغالبًا بيستخدموا معاهم المسكنات غير الأفيونية علشان نحصل على تأثير تآزري (synergistic effect).
🔴 الخطوة الثالثة: الأفيونات القوية
زي مورفين، فنتانيل، أوكسيكودون، هيدرومورفون، ميثادون.
ودي بنوصلها في حالات الألم الشديد أو لما المريض ما يستجيبش للمسكنات الأضعف.
وفي تحديثات حديثة، اتضافت خطوة رابعة اختيارية:
⚫ الخطوة الرابعة (Interventional or Advanced Therapies)
زي حقن الأعصاب (Nerve Blocks)، أو التحفيز العصبي (Neurostimulation)، أو التدخل الجراحي في حالات الألم المقاوم.
كل مريض حالة خاصة.
فيه اختلاف ضخم في استجابة الأفراد للمسكنات، سواء بسبب الجينات أو الحالة الصحية أو نوع الألم نفسه (نوسيبتيف، نيوروباثي، مختلط…).
بالتالي، الطبيب لازم يعدل الجرعة ويختار النوع حسب الحالة، مش حسب “البروتوكول الجامد”.
عشان كده بيتقال دايمًا:
“Treat the patient, not the chart.”
وده بيشمل كمان استخدام الأدوية المساعدة (Adjuvants) زي:

المبدأ ده اتضاف حديثًا بشكل غير رسمي.
الفكرة إن المريض مش مجرد “متلقي للعلاج”، لكنه شريك فعّال في خطة العلاج.
يعني لازم:
العلاقة بين الطبيب والمريض هنا بقت “علاقة فريق”، مش “أمر وتنفيذ”.

لما نبص على توزيع استهلاك الأفيونات عالميًا، هنلاقي تفاوت رهيب بين الدول.
الإحصائيات بتقول إن:
ده مش معناه إن الناس هناك مش بتتوجع، بالعكس!
ده معناه إن ملايين المرضى في الدول النامية مش قادرين يوصلوا لأدوية بتمنع عنهم ألم رهيب، سواء بسبب الخوف من الإدمان أو القيود القانونية أو نقص التوعية الطبية.
في تقرير سنة 2022 من الـINCB (الهيئة الدولية لمراقبة المخدرات):
الفرق دا عمل نوع من “الانقسام العالمي للألم”:
🩺 ناس في الدول الغنية بتعاني من مشكلة الزيادة والإدمان
💔 وناس في الدول الفقيرة بتعاني من الحرمان من العلاج.

الـWHO دايمًا بتحاول توصل لرسالة متوازنة:
“المطلوب هو السيطرة على الألم بدون إساءة استخدام المسكنات.”
يعني الرقابة مطلوبة، لكن التشديد المبالغ فيه ممكن يظلم المريض أكتر من ما يحميه.
في بعض الدول، القوانين صارمة جدًا لدرجة إن الطبيب ممكن يتجنب وصف المورفين خوفًا من المساءلة، وده بيخلي المريض يعيش في ألم مستمر.
وفي المقابل، لما الرقابة تكون ضعيفة جدًا، بنشوف كوارث زي اللي حصلت في أمريكا:
ما بين 1999 و2021، مات أكتر من 500 ألف شخص بسبب الجرعات الزايدة أو إساءة استخدام الأفيونات (زي أوكسيكودون وفنتانيل).
وده اللي بيتسمى النهارده “أزمة الأفيونات” (Opioid Crisis).
منذ إطلاقه في 1986، كان الـ WHO Pain Ladder محط تأييد واسع، ووسيلة مبسّطة لتوجيه علاج الألم، خاصة في مرضى السرطان. لكن مع تراكم الأبحاث وتطوّر علم الألم، ظهرت تساؤلات قوية حول مدى ملاءمتها لجميع الحالات، وحدودها، والاعتماد الحصري عليها.
– منظمة الصحة العالمية WHO نفسها صمّمت السُلّم أساسًا لسرطان الألم وليس لجميع آلام المرضى.
– التوصيات الحديثة بتفضل الانتقال “خارج” السلم التقليدي،
– يعني: إذا اتبعنا السلم حرفيًا، ممكن يحصل تأخير في المسكن المناسب للمريض، خاصة لو الألم شديد أو من النوع العصبي (Neuropathic) أو بسبب حالات متأخرة السرطان أو ما شابه.

– السلم يركز أساسًا على التسلسل الدوائي: غير أفيوني → أفيون ضعيف → أفيون قوي. لكن الواقع إن توصيات علاج الألم بتشجّع العلاج التعدّدي (multimodal) من أول الخطوات: مضادات الاكتئاب، مضادات الصرع، علاجات تدخلية، العلاج الفيزيائي، النفسي.
يعني إضافة “الخطوة الرابعة” أو “العلاج التداخلي” أصبحت مقبولة.
– بالتالي، الاعتماد الحصري على السلم ممكن يمنع الأطباء من التفكير ببدائل أولية أو موازية، ما يحد من فعاليّة العلاج.

أي إن البعض بينصح بتخطي “الخطوة 2” أو استخدام أقوى الأفيونات مباشرة في بعض الحالات.
– من الناحية العلمية، إذا الألم شديد – سواء في سرطان أو ألم مقاوم – التأخير في استخدام المسكن الكافي ممكن يضر بجودة الحياة، النوم، المزاج، وحتى الاستجابة للعلاج الأساسي.
– إذًا: السلم لو استخدم بطريقة “روتينية” ممكن يأخر استخدام العلاج المناسب.
قوة المسكنات الافيونية و علاقتها بسميتها مش شيء متفق عليه – المخاطر (مثل سمية الأعضاء) ممكن تكون أعلى عند بعض غير الأفيونات مقارنة ببعض الأفيونات القوية الحديثة:
دا معناه أن التسلسل “غير أفيوني أولًا” ليس دائماً أقل مخاطرة.
– أيضاً، التصنيف “أفيون ضعيف” ليس بالضرورة يعني قليل الأذى أو أقل احتمالاً للاستخدام الخاطئ. وهكذا، قد يكون تصنيف السلم مبسّطاً أكثر من اللازم.
– رغم أن مبدأ “By the individual” ضمن السلم يقول إن العلاج يكون مخصصاً، لكن التطبيق غالباً يُرى كخوارزمية نمطية: لكل درجة ألم – خطوة معينة.
– الارشادات الجديدة بتقول ان الهدف من خطة علاج الالم هو الوصول إلى “خطة علاج مخصصة” تعتمد تحليل الألم، العوامل المرافقة، العمر، الكلى، الكبد، النوع، الاستجابة السابقة، إلخ.
– اكتر من تحليل يشير إلى أن السلم عبارة عن اسطورة واخدة اكبر من حجمها .
– بعبارة أخرى: هناك فجوة بين البساطة النظرية للسلم وبين تنوّع الحالات والعلاج المطلوب في الواقع.
ودي بعض التوصيات العملية بناءً على النقد:

السُلم كان نقطة انطلاق مهمة في تاريخ علاج الألم، وخلّى فكرة “التحكم المنتظم بالألم” تُطرح في الكثير من الممارسات. لكن الزمن تغيّر، وعلم الألم تطوّر، وظهرت حاجة لـ تفكير أكثر مرونة وتخصيصاً.
النهج التقليدي للسلم ما ينفعش يُستخدم كقواعد جامدة لكل الحالات. العلاج الفعلي للآلام لازم يكون تحليلي، شخصي، ومتعدد الأبعاد.
في النهاية، “سلم الألم” مش لازم يتلغي، لكنه لازم يتطوّر — من “خطة ثابتة” إلى “إطار مرن” ممكن يتعدل حسب كل مريض.