Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124
Physical Address
304 North Cardinal St.
Dorchester Center, MA 02124

تعليم دوائي مستمر بأسلوب مبسط للصيادلة و المهتمين بالمعرفة

تعليم دوائي مستمر بأسلوب مبسط للصيادلة و المهتمين بالمعرفة
البطل الرئيسي في كل زيارات أطباء الأسنان هو التخدير الموضعي . احساس غريب بانك مش حاسس ببقك ولا بشفايفك و الدكتور بيحفر براحته من غير ما تتألم. . نفس الكلام عند أطباء العيون وهم بيعملوا عملية ليزك أو مياة بيضا أو زرقا . الكلام بيتكرر تقريبا مع كل التخصصات . شغلهم يكاد يكون مستحيل من غير تخدير موضعي . طب يا تري ازاي المواد دي بتسبب التخدير ؟ ايه مزاياهم و عيوبهم . دا موضوعنا النهارده اللي هنحكي عنه .
البداية في أمريكا الجنوبية مع وصول الأوروبيين هناك .المستعمرين بيقابلوا حضارة الانكا Inca حولين نهر الأمازون و جبال الانديز و شعبها اللي دايما بيمضغ نبات الكوكا. الأوروبيين هينقلوا النبات دا معاهم ويدرسوه . النبات بينشط الجسم و بيزود الانتباه و بيعمل نشوة و بيحسن المزاج وبيسرع ضربات القلب ولكنه في نفس الوقت بيخدر الفم و بيستخدم لالم الأسنان . مع الوقت بينجح العلماء في استخلاص المادة الفعالة من نبات الكوكا : الكوكايين .
الكوكايين بينتشر في أوروبا بشكل قوي . واحد من اللي بينبهروا بيه هو عالم النفس المشهور سيجموند فرويد و اللي بيستخدمه بنفسه و بينصح مرضاه بيه خاصة لو كانوا مدمنين للافيون . فرويد بياخد باله ان الكوكايين بيخدر الجلد فبيحكي ملاحظته دي لصديقه طبيب العيون كارل كولر . في الوقت دا جراحة العيون كانت بدائية و صعبة . السبب هو حركة العين اللا ارادية أثناء العمليات حتى مع استخدام مواد زي المورفين . كولر بيفكر انه يستخدم الكوكايين للمرضى قبل العمليات على شكل نقط للعين . التجربة بتنجح و حركة العين بتقف و بيقدر يعمل العملية و ينشر ابحاثه وتنتشر في العالم .لحد النهارده كارل كولر يعتبر ابو التخدير الموضعي.

لكن مع زيادة استخدام الكوكايين في التخدير الموضعي بتظهر المشاكل . مرضى كتير بيتعرضوا لمضعفات منها سرعة ضربات القلب وارتفاع الضغط الحاد و عدم انتظام ضربات القلب . بعض المرضى عانوا من نوبات من الهياج و الذهان و الصرع و ارتفاع حاد في درجات الحرارة .وفي بعض الحالات المضاعفات حتكون مميتة .غير كدا انتشار الكوكايين نفسه هيتسبب في ظهور حالات تعود كتير وبعدها يظهر خطر ادمانه . دا هيخلق احتياج لبديل آمن .
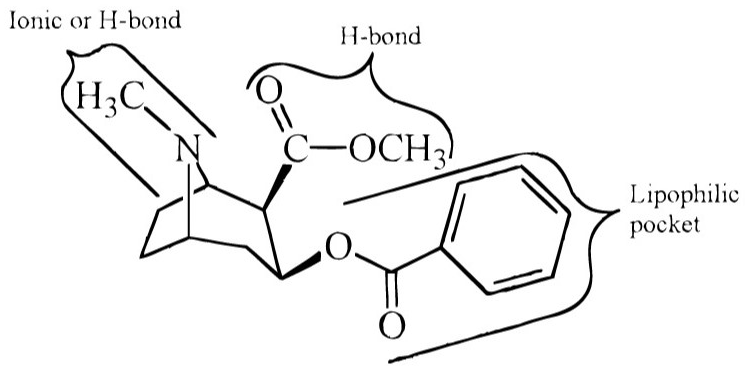
هنا هيظهر عالم الماني اسمه الفريد اينهورن Alfred Einhorn و يدرس الكوكايين و تركيبته عشان يقدر يعمل له بديل صناعى آمن . اينهورن هيلاقي ان الكوكايين عبارة عن جزءين وركز معايا بقا هنا :
1- جزء Weak base . وبسبب الجزء دا بيدوب في المياة Hydrophilic
2- في الجهة التانية من الEster فيه جزء Hydrocarbon ring مش ممكن يحصل له Ionization و بسبب الجزء دا بيدوب في الزيوت Lipophilic
يعني المركب Amphiphilic بيدوب في الماية و الزيت .
لكنه بيلاقي كمان حلقة Tropane مزدوجة . الشكل دا موجود بأكثر من شكل في أكثر من Alkaloid نباتي و بعضهم ليهم Psychoactive effect و بيأثروا على المزاج و ضربات القلب . وهنا بيفكر Einhorn انه يشيل الحلقة دي و يستبدلها بجزء تاني ابسط ومالوش تأثير على القلب ولا الأعصاب .
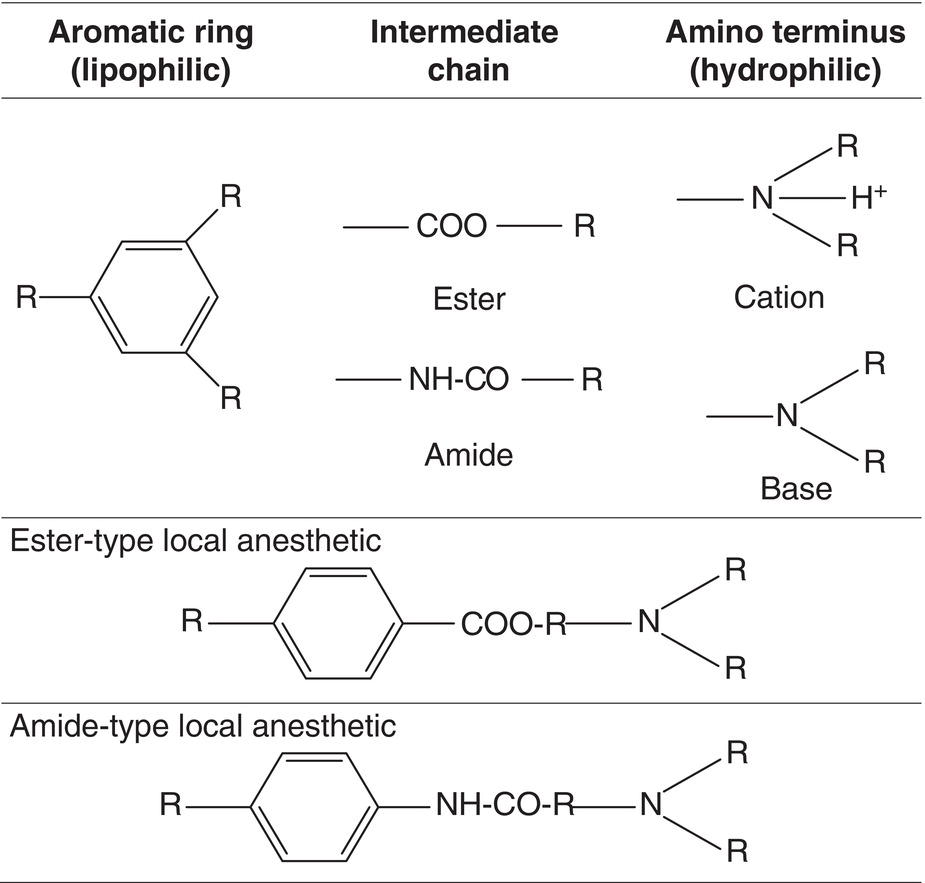
وبالطريقة دي قدر Einhorn يطلع أول مركب صناعي يستخدم للتخدير الموضعي في العالم . المركب هو ال Procaine و المعروف بالاسم التجاري Novocaine .
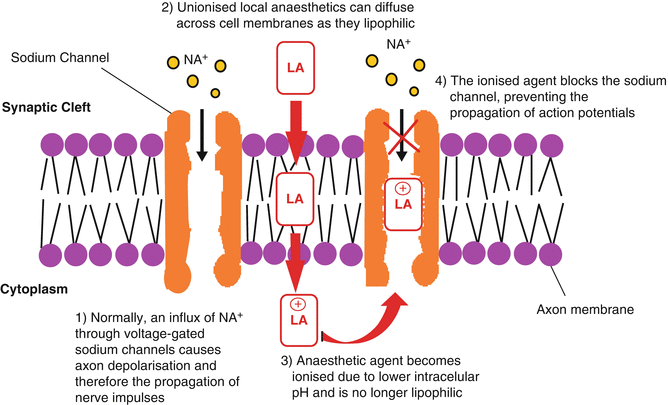
نظرية Einhorn كانت ان المركب الجديد بالجزئين الHydrophilic و ال Lipophilic هيعمل تأثيره في التخدير الموضعي كالتالي :
١- الجزء الزيتي هيساعد المركب انه يدخل جوه الخلايا العصبية
٢- جوه الخلية الWeak base هيحصله Ionization و يشيل بشحنة موجبة
٣- ال Ions دي هتمسك من جوه بIonic bond في الSodium channel اللي بتتحكم في قابلة الخلية على نقل الاشارات العصبية
٤- بالتالي الخلية العصبية هتفقد القدرة تمام على نقل اي اشارة عصبية لحد لما الرابطة الايونية تتفك .
يعني نقدر نقول ان الLocal Anaesthetics زي الكوكايين و البروكايين بيشتغلوا ك محبس لقنوات الSodium أو sodium channel blockers
وهنا لازم نسأل السؤال المهم : هو ايه الSodium channels دي
قنوات الصوديوم هي بروتينات موجودة في الغشاء الخارجي للخلايا العصبية، ومسؤولة عن انتقال الإشارة العصبية على طول العصب من الأطراف والأعضاء لحد ما توصل للمخ.
القنوات دي مصممة إنها تفتح لما الخلية تتعرض لمثير أو Stimulus، فتسمح بدخول أيونات الصوديوم لجوه الخلية. دخول الصوديوم يعمل تغيّر كهربائي سريع في الخلية، والتغيّر ده يمشي على طول العصب زي الموجة لحد ما الإشارة توصل لهدفها.
عشان كده قنوات الصوديوم ليها دور أساسي في الإحساس بالألم، لكن في نفس الوقت ليها أدوار تانية مهمة في تنظيم ضربات القلب وفي نشاط الجهاز العصبي المركزي، وأي خلل فيها ممكن يسبب أمراض زي الصرع واضطرابات في ضربات القلب.
بعد procaine ظهر مواد تانية مشابهة بتركيبات متشابهة زي Benzocaine و Amylocaine لكن كلهم ك Esters كان لهم بعض العيوب
١- أغلبهم ممكن يسببوا أعراض تحسس قوية و حكة و ألم مكان الحقن أو الاستخدام . دا بيرجع بالاساس لانهم بيتحولوا لمادة
PABA Paraamino benzoic acid اللي بتهيج الجلد و الأغشية المخاطية
٢- الجسم اصلا في مواد بتكسر ال Esters (esterase) بشكل طبيعي فدا بيخليه فترة فعاليتهم قصيرة جدا .
محاولة زيادة التأثير زي مثلا مع Tetracaine اللي هو زيتي أكثر و تأثيره أطول تسببت في زيادة في السمية وممكن يزود خطر انه يوصل للدم . انما دا ما ممنعش استخدامهم في تخدير العيون مثلا .

الحل الأول للمشكلة دي كان في استخدام الEpinephine مع المخدر الموضعي: طب الEpinephrine عيساعد ازاي
١ تضييق الأوعية الدموية (Vasoconstriction): هيقلل من تدفق الدم في المنطقة ، وبالتالي يبطئ امتصاص المخدر في الدورة الدموية. نتيجة كده، يطول مدة التأثير الموضعي للمخدر
• تقليل النزيف: خاصة في العمليات الجراحية أو الحقن في مناطق حساسة زي الفم أو الجلد، عشان يقلل النزف ويحسن الرؤية للجراح.
• تقليل السمية العامة : بما إن الامتصاص أبطأ، يقل خطر الوصول لتراكيز عالية في الدم اللي ممكن تسبب آثار جانبية زي اضطرابات القلب أو الجهاز العصبي.
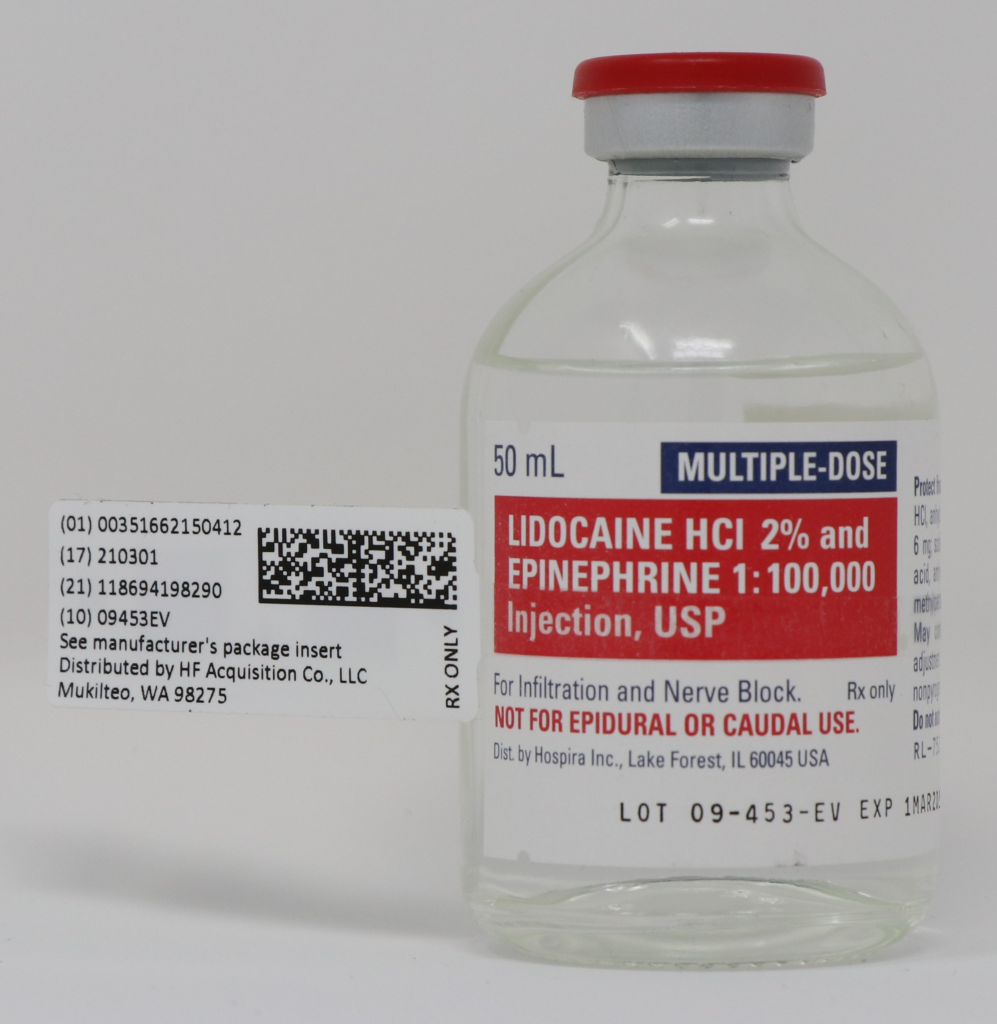
الحل الجذري حصل في السويد هناك اتنين علماء في الجامعة كانوا بيدرسوا علاقة التركيبة الكيميائية الخاصة بالمخدر الموضعي بالتأثير و طوروا مادة جديدة فيها برده Weak base من ناحية و جزء Lipophilic من الناحية التانية بس المرة دي الجزء الواصل بينهم كان Amide مش Ester . المادة الجديدة كانت بتدي تأثير أفضل و أطول من ال Procaine و الاتنين علماء تواصلوا مع شركة Astra عشان يظهر لنا مخدر مهم جدا وهو Lidocaine أو بالاسم التجاري Xylocaine
ليدوكايين كان طفرة : حساسية أقل – بداية اسرع – مفعول أطول – مش بيتكسر بال Esterase – سمية أقل . كل دا ساعد في انتشاره في استخدامات أكتر بكتير من العمليات. و ظهر منه اشكال صيدلية كتير
. وبدأ السؤال هو Lidocaine ممكن استخدامه لتخفيف الألم عند الالتهاب. ولكن الإجابة للأسف لا طب ليه ؟
• انخفاض الـpH في الالتهاب: الالتهاب يسبب حموضة (acidosis) في الأنسجة (pH ينزل لـ6 أو أقل). المخدرات الموضعية هي قواعد ضعيفة (weak bases)، وفي البيئة الحمضية، تكون أكثر في (ionized form). الشكل ده مش بيقدر يخترق الغشاء العصبي بسهولة، عشان الغشاء ده دهني (lipophilic) ويحتاج الشكل غير المتأين (non-ionized) عشان يدخل ويقفل قنوات الصوديوم من الداخل.
• زيادة تدفق الدم: الالتهاب يزيد التروية الدموية، فالمخدر يتم امتصاصه بسرعة أكبر في الدم بدل ما يبقى في المنطقة الموضعية، ده يقلل من التركيز الفعال.
• تغيرات في الأنسجة: الالتهاب ممكن يسبب تورم أو تغيرات في الأنسجة، اللي يصعب على المخدر الوصول للأعصاب.
بعد النجاح العظيم لمركب ليدوكايين، نفس شركة Astra طوّرت مخدر موضعي تاني بصفات مختلفة: تأثيره بيبدأ أبطأ شوية، لكن بيستمر لفترة أطول، وهو Prilocaine.
العيب النسبي للـ Prilocaine إن مع زيادة الجرعات، ممكن يتحوّل في الجسم لمركبات سامة ممكن تسبب Methemoglobinemia — يعني الهيموجلوبين مايعرفش يشيل أكسجين كويس، وده خطر خصوصًا عند الأطفال والرضّع.
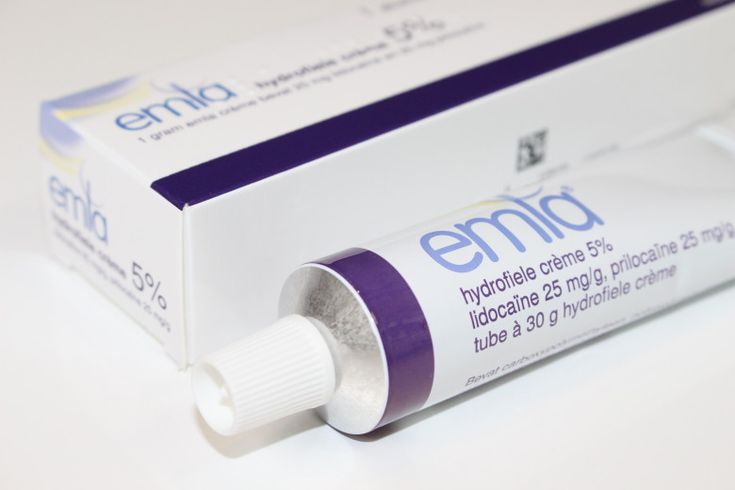
لكن عشان يستفيدوا من مزايا الاتنين مع بعض، تم تطوير خليط بنسبة 50 : 50 من Lidocaine + Prilocaine، واللي اتسمّى علميًا:Eutectic Mixture of Local Anesthetics (EMLA) — أو اختصارًا EMLA.
الميزة في الخليط ده إنه بيخلي المادتين في صورة سائلة مع بعض، تاثيرها سريع و بتستمر لفترة أطول واختراقهم للجلد بيكون أحسن، وعشان كده بقى EMLA cream / patch هو الـ Gold Standard في التخدير الجلدي قبل الحقن، سحب عينات الدم، والإجراءات الجلدية البسيطة.
وكمان المزيج ده بقى له استخدام معروف في علاج سرعة القذف عند الرجال، لأنه بيقلّل الإحساس الموضعي وبالتالي بيطوّل زمن القذف.
لكن الحاجة لمخدر أطول فضلت قائمة
وهنا هيرجع العلماء للتركيبة الأصلية و يحاولوا يغيروا فيها تاني وبعد ما غيرنا الجزء الLipophilic و زي غيرنا الجزء الواصل Link جه الوقت نغير في الweak base . المركبات اللي اتكلمنا عليها كلها كان فيها Amine هو الجزء ال Hydrophilic اللي بيشيل الشحنة .
فالعلماء فكروه اننا نبدله بقاعدة اضعف .. ال Ionization هيضعف ااه و كمان أعصاب الحركة هتتأثر أقل و البداية هتتأخر رلكن في المقابل المفعول هيطول جدا .
وهو دا بالضبط اللي حصل مع Bupivacaine أو اللي نعرفه أكثر باسم Marcaine . التخدير هنا بقا يصلح للاستخدام في العمليات الطويلة عن طريق تخدير النخاع الشوكي Epidural وعشان كدا بقا اختيار مفضل في الولادة وعمليات العمود الفقري .
حاليا Lidocaine و Bupivacaine الاتنين على قايمة منظمة الصحة العالمية للأدوية الأساسية .
قصة المخدرات الموضعية بتورّينا قد إيه تغيير بسيط في التركيب الكيميائي ممكن يفرق فرق ضخم في التأثير الإكلينيكي.
من مركبات سريعة المفعول وقصيرة التأثير زي الـ Procaine، لثورة حقيقية مع Lidocaine،لحد ما وصلنا لمخدرات طويلة المفعول زي Bupivacaine اللي فتحت الباب لعمليات أكبر وتخدير أكثر أمانًا للمريض.
في الآخر، مفيش “أفضل مخدر موضعي” على الإطلاق، لكن فيه أنسب مخدر لكل موقف،